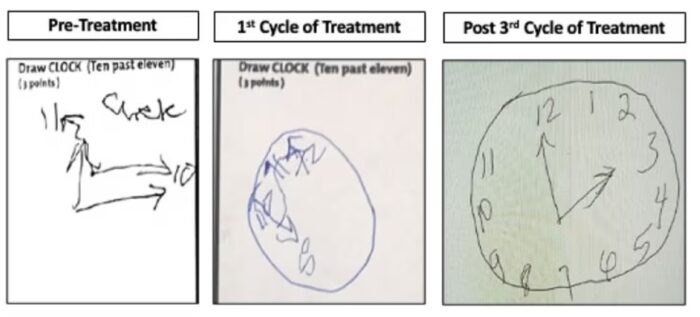
История женщины, которая в течение многих лет находилась в тяжелом состоянии кататонии и “очнулась” после лечения от аутоиммунного заболевания, получила широкую огласку и заслуживает небольшого освещения в контексте. У Эйприл Баррелл была диагностирована тяжелая форма шизофрении, приводящая к кататонии, и с 2000 года она находилась на длительном лечении. Однако совсем недавно у нее была обнаружена волчанка – аутоиммунное заболевание, которое может поражать мозг. После лечения иммуносупрессивными препаратами, многократных курсов лечения в течение нескольких месяцев, ее состояние неуклонно улучшалось. У нее все еще сохраняются симптомы психоза, когнитивные показатели не в норме, но она может узнавать людей и взаимодействовать с ними, а также значительно лучше проходит стандартные когнитивные тесты. Заслуга в ее выздоровлении принадлежит психиатру Сандеру Марксу, который наблюдал пациентку 20 лет назад и, узнав, что она все еще находится в стационаре без изменений, назначил обследование, в результате которого был поставлен диагноз.
История женщины, которая в течение многих лет находилась в тяжелом состоянии кататонии и “очнулась” после лечения от аутоиммунного заболевания, получила широкую огласку и заслуживает небольшого освещения в контексте. У Эйприл Баррелл была диагностирована тяжелая форма шизофрении, приводящая к кататонии, и с 2000 года она находилась на длительном лечении. Однако совсем недавно у нее была обнаружена волчанка – аутоиммунное заболевание, которое может поражать мозг. После лечения иммуносупрессивными препаратами, многократных курсов лечения в течение нескольких месяцев, ее состояние неуклонно улучшалось. У нее все еще сохраняются симптомы психоза, когнитивные показатели не в норме, но она может узнавать людей и взаимодействовать с ними, а также значительно лучше проходит стандартные когнитивные тесты. Заслуга в ее выздоровлении принадлежит психиатру Сандеру Марксу, который наблюдал пациентку 20 лет назад и, узнав, что она все еще находится в стационаре без изменений, назначил обследование, в результате которого был поставлен диагноз.
Это примечательный случай, но в конечном счете он не удивителен. У меня, как у ординатора, был похожий случай. Пациент был госпитализирован с обострением шизофрении. В течение последних 20 лет или около того он страдал тяжелой формой шизофрении, за ним в основном ухаживала семья, но сейчас ему стало слишком трудно оказывать надлежащую помощь. Его поместили в психиатрическое отделение, и они почти сразу же обратились в неврологическую службу, потому что пациент так долго не наблюдался. У нас было слабое клиническое подозрение на какие-либо неврологические нарушения, но мы рекомендовали провести компьютерную томографию головного мозга и другие обследования, просто для тщательности. Компьютерная томография выявила очень большую опухоль, распространяющуюся на лобные доли. Сама опухоль была за пределами мозга, но внутри черепа. Была проведена консультация нейрохирурга, опухоль была быстро удалена, и через несколько дней состояние пациента почти вернулось к исходному состоянию, предшествовавшему шизофрении, – по сути, он вылечился. Такой случай никогда не забудешь.
Чтобы рассмотреть такие случаи с клинической точки зрения, важно понимать, что шизофрения – это клинический диагноз, а это означает, что он основан на признаках и симптомах, а не на каких-либо патологических результатах визуализации или лабораторного обследования. Существуют определенные маркеры, и исследователи пытаются лучше понять, что это за заболевание головного мозга, но на данный момент диагноз по-прежнему в основном клинический. Часть клинического диагноза, однако, заключается в исключении неврологической патологии. Это стандартное направление, которое мы, неврологи, получаем от психиатров – исключить неврологическое заболевание. Только после этого пациенту ставится психиатрический диагноз.
На самом деле, мы можем сделать шаг назад и задать более глубокий вопрос о том, в чем разница между психиатрическими и неврологическими состояниями. Все они связаны с мозгом и его функциями. На самом деле грань размыта. С практической точки зрения, психиатры специализируются на расстройствах, которые включают изменения в настроении, поведении и когнитивных способностях, а также на других расстройствах, которые не связаны с какой-либо поддающейся лечению основной патологией. Они все еще могут участвовать в лечении пациентов с симптомами настроения или поведения, связанными с известной патологией, но тогда психиатрические симптомы считаются вторичными по отношению к состоянию здоровья. Они не являются первичным психическим расстройством. В основном они являются экспертами в диагностике и лечении такого рода симптомов.
С теоретической точки зрения, психиатры, как правило, имеют дело с расстройствами, которые являются результатом дисфункции сетей в мозге, экстремальных условий окружающей среды или стресса. ПТСР – хороший пример: патологии нет, но есть расстройство, вызванное сильным эмоциональным стрессом. Но это разделение не является четким, поскольку многие неврологические заболевания также имеют сходную функциональную природу (например, мигрень). Психиатрия и неврология во многом совпадают, поэтому требуется перекрестное обучение по обеим дисциплинам.
Таким образом, один из вариантов рассмотрения случая Эйприл Баррелл заключается в том, что у нее был шизофренический синдром, вызванный аутоиммунным заболеванием, поражающим ее мозг. Аналогичным образом, у пациента, которого я описал выше, был синдром шизофрении, вызванный опухолью, поражающей его мозг. Идея о вторичных причинах шизофрении не нова и не удивительна. Кроме того, одной из целей медицинских исследований является постоянное изучение неизлечимых синдромов, поиск все новых и новых потенциальных причин для лечения. Со временем возможности исключить поддающиеся лечению причины расширяются, поскольку мы открываем новые возможности для диагностики и лечения. Таким образом, это всего лишь еще один шаг в устоявшемся процессе, а не открытие.
Также не ново, что аутоиммунные заболевания могут вызывать психические расстройства головного мозга. Я сам наблюдал многих из этих пациентов. Диагнозы могут быть сложными, поскольку первоначальное обследование может быть отрицательным. Однако часто симптомы прогрессируют до тех пор, пока основная патология не станет более очевидной. В неврологии также существует хорошее эмпирическое правило – при сомнениях назначайте стероиды. Если у вас странный случай с пациентом с сочетанием психиатрических симптомов, снижением психического статуса и, особенно, если у него также наблюдаются судороги (но это не обязательно), разумно назначить ему пробное внутривенное введение стероидов, чтобы посмотреть, поможет ли это. У некоторых из этих пациентов наблюдается то, что мы называем лимбическим энцефалитом, и иногда единственный способ подтвердить диагноз – это провести пробное лечение стероидами.
Также стоит отметить (я подчеркиваю это для своих студентов и ординаторов), что дальние лобные доли головного мозга отвечают за высшие когнитивные функции, но патологию здесь можно не заметить при стандартном неврологическом обследовании. У пациентов могут наблюдаться чисто психиатрические симптомы, и при обследовании не выявляются какие-либо аномалии (или только очень незначительные), указывающие на патологию головного мозга. Вот почему визуализация является стандартной для новых случаев, даже при нормальном (или, как мы бы сказали, “нефокусном” обследовании).
Но здесь есть и еще один урок, который я часто преподаю своим студентам, – не стоит успокаиваться на достигнутом. После того, как пациент был обследован, обработан, а затем помещен на долгосрочное лечение, легко стать самоуспокоенным по отношению к нему. Но нам нужно всегда оставаться любознательными и периодически переоценивать пациентов и думать о них по-новому, особенно в свете последних достижений. Улучшилось ли состояние этого пациента в последнее время? Были ли какие-либо новые открытия с момента последнего обследования? Возможно ли, что в прошлом что-то было упущено? У нас нет ресурсов для бесконечного повторного обследования каждого пациента, но есть, по крайней мере, вопросы, которые мы должны задать. Апрельский случай должен напомнить нам о том, что в прошлом диагнозы могли быть пропущены, и что рядом с некоторыми первичными или идиопатическими диагнозами всегда должен стоять знак вопроса. Диагноз исключения хорош только в том случае, если он был поставлен – был ли он достаточно тщательным и соответствует ли он современным требованиям? Это хорошее напоминание, и мы надеемся, что это приведет к тому, что больше врачей, таких как Марккс, обратят внимание на большее количество пациентов, таких как Эйприл.